هموفیلی به انگلیسی hemophilia یک بیماری و یا اختلال ژنتیکی است که باعث اختلال در عملکرد صحیح سیستم انعقاد خون میشود. در این بیماری، فرد مبتلا به کمبود یا نقص در یکی از فاکتورهای انعقادی خون مانند فاکتور VIII (هموفیلی A) یا فاکتور IX (هموفیلی B) مبتلا است.
این بیماری باعث میشود که فرد پس از آسیب دیدن یا ایجاد خونریزی، قادر به انعقاد خون و متوقف کردن خونریزی به سرعت نباشد. خونریزی ها ممکن است طولانی و خطرناک باشند و به صدمات جبران ناپذیری در بدن منجر شوند.
علایم اصلی و کلی آن شامل خونریزی های خفیف تا شدید در مفاصل، عضلات، پوست و سایر بخش های بدن است. این بیماری به صورت ارثی منتقل میشود و درمان اصلی آن استفاده از فاکتورهای انعقادی کمبود یافته است.
انجام آزمایش های غربالگری حین بارداری و یا قبل از آن
انواع بیماری هموفیلی
بیماری هموفیلی به چند نوع تقسیم میشود که مهمترین آنها عبارتند از:
- 1. هموفیلی A (کمبود فاکتور VIII): این شایعترین نوع هموفیلی است و حدود 85% موارد هموفیلی را شامل میشود.
- 2. هموفیلی B (کمبود فاکتور IX): این نوع حدود 15% موارد هموفیلی را شامل میشود. علائم و شدت آن مشابه هموفیلی A است.
- 3. هموفیلی C (کمبود فاکتور XI): این نوع بسیار نادر است و تنها حدود 1% موارد هموفیلی را تشکیل میدهد. شدت علائم آن معمولاً خفیفتر از هموفیلی A و B است.
- 4. سایر انواع هموفیلی بسیار نادر هستند و ممکن است ناشی از کمبود سایر فاکتورهای انعقادی باشند.
علاوه بر این، هر نوع هموفیلی میتواند به صورت خفیف، متوسط یا شدید تظاهر کند که بسته به میزان کمبود فاکتور انعقادی مربوطه است. این تقسیمبندی بر اساس شدت علایم و عوارض بیماری است.
آزمایش های رایج در شناسایی هموفیلی
برای تشخیص و شناسایی بیماری هموفیلی، آزمایشهای مختلفی انجام میشود که مهمترین آنها عبارتند از:
1. آزمایش زمان پروترومبین (PT) و زمان ترومبوپلاستین جزئی (aPTT):
– این آزمایشها زمان انعقاد خون را اندازهگیری میکنند.
– در بیماری هموفیلی، aPTT افزایش مییابد اما PT معمولاً طبیعی است.
2. آزمایش سطح فاکتور انعقادی:
– سطح فاکتورهای VIII و IX اندازهگیری میشود تا نوع هموفیلی (A یا B) مشخص شود.
– میزان کمبود این فاکتورها نیز برای تعیین شدت بیماری مهم است.
3. آزمایش ژنتیکی:
– آنالیز ژنتیکی برای شناسایی جهشهای مسئول در ژنهای فاکتور VIII یا IX انجام میشود.
– این آزمایش برای تأیید تشخیص و مشاوره ژنتیکی خانواده مفید است.
4. سایر آزمایشها:
– آزمایشهایی مانند آزمایش فعالیت پلاکتها نیز ممکن است در برخی موارد انجام شود.
این آزمایشها در مجموع به پزشک کمک میکنند تا نوع و شدت هموفیلی را مشخص کرده و برنامه درمانی مناسب را تعیین نماید.
علائم و نشانه های بیماری هموفیلی
بیماری هموفیلی معمولاً با علایم و نشانههای زیر مشخص میشود:
1. خونریزی های مفصلی:
– این شایعترین نشانه هموفیلی است.
– خونریزی در مفاصل مانند زانو، آرنج و مچ دست رخ میدهد.
– این خونریزیها میتوانند باعث درد، تورم و محدودیت حرکت مفصل شوند.
2. خونریزیهای عضلانی:
– خونریزی در عضلات بویژه اندامها میتواند رخ دهد.
– این خونریزیها نیز باعث درد، تورم و محدودیت حرکت عضو میشوند.
3. خونریزیهای پوستی و مخاطی:
– خونریزیهای پوستی مانند کبودیهای شدید و خونریزی لثه رایج هستند.
– خونریزی از بینی، دهان و دستگاه گوارش نیز میتواند رخ دهد.
4. خونریزیهای داخلی:
– خونریزیهای مغزی، شکمی و سایر نواحی داخلی گاهی دیده میشوند.
– این خونریزیها میتوانند تهدیدکننده زندگی باشند.
علاوه بر این، شدت علایم به میزان کمبود فاکتور انعقادی بستگی دارد. بیماران با هموفیلی شدید معمولاً از سنین کودکی دچار این علایم میشوند.
لزوم مشاوره ژنتیک در قبل از ازدواج و بارداری
دلایل ابتلا و علت بیماری هموفیلی چیست؟
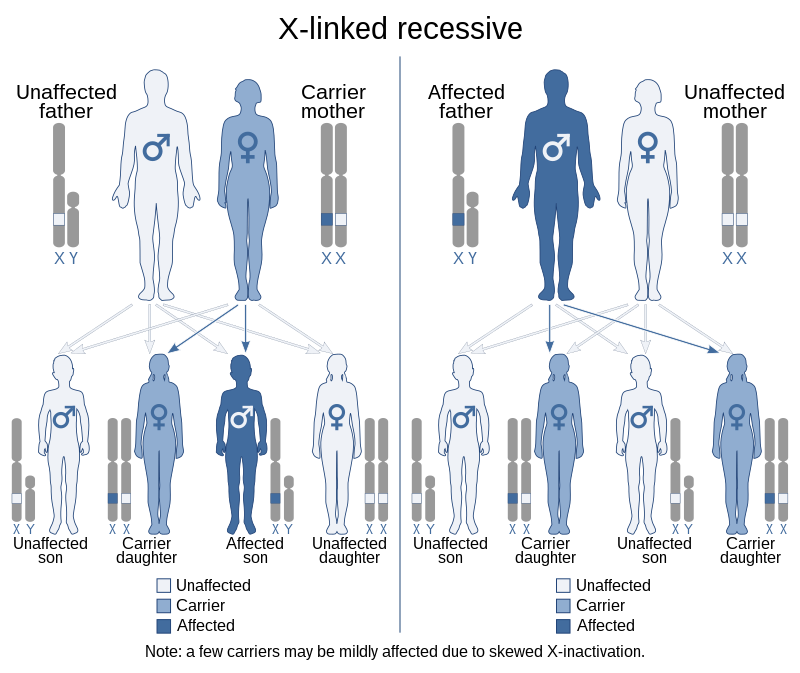
بیماری هموفیلی علت ژنتیکی دارد و به دلیل کمبود یا نقص در فاکتورهای انعقادی خون ایجاد میشود:
1. علت ژنتیکی:
– این بیماری نوعی اختلال ارثی است که به صورت اتوزوم مغلوب وابسته به جنس منتقل میشود.
– این بدان معناست که ژن مربوط به بیماری بر روی کروموزوم X قرار دارد.
– پسران در صورت دریافت این ژن از مادر، به این بیماری مبتلا میشوند.
– دختران حامل ژن هموفیلی هستند اما خود دچار بیماری نمیشوند.
2. نقص در فاکتورهای انعقادی:
– در این بیماری، فاکتورهای انعقادی مهم مانند VIII یا IX به طور کامل یا جزئی کمبود دارند.
– این کمبود باعث اختلال در فرآیند انعقاد خون و افزایش خونریزی میشود.
– هموفیلی A (کمبود فاکتور VIII) و هموفیلی B (کمبود فاکتور IX) دو نوع اصلی این بیماری هستند.
بنابراین، علت اصلی این بیماری نقص ژنتیکی در فاکتورهای انعقادی است که به شکل ارثی منتقل میشود. این کمبود باعث اختلال در انعقاد خون و بروز خونریزیهای شدید در این بیماران میگردد.
تشخیص بیماری هموفیلی در منزل
تشخیص بیماری هموفیلی در منزل امکان پذیر نیست و باید توسط پزشک متخصص انجام شود. این بیماری نیاز به آزمایشهای تخصصی و تجهیزات پزشکی مخصوص برای تشخیص دارد. در منزل میتوان موارد زیر را انجام داد:
1. ثبت سابقه خانوادگی:
– پرسیدن از اعضای خانواده درباره سابقه ابتلا به هموفیلی یا خونریزیهای شدید.
– این میتواند سرنخی برای مشکوک شدن به احتمال هموفیلی باشد.
2. مراقبت از کودکان:
– در صورت داشتن کودک، توجه به هرگونه خونریزیهای غیرعادی یا کبودیهای شدید.
– این میتواند نشانهای از احتمال ابتلا به هموفیلی باشد.
3. ارجاع به پزشک:
– در صورت وجود سابقه خانوادگی یا مشاهده علائم مشکوک، باید فرد به پزشک متخصص ارجاع داده شود.
– پزشک با انجام آزمایشهای تخصصی میتواند تشخیص قطعی هموفیلی را مشخص کند.
در مجموع، تشخیص قطعی هموفیلی تنها در محیط بالینی و با کمک پزشک متخصص امکان پذیر است. خانواده فقط میتوانند به عنوان اولین گام، علائم احتمالی را تحت نظر داشته و برای انجام آزمایشها به پزشک مراجعه کنند.
کنترل و درمان بیماری هموفیلی در منزل
کنترل و درمان بیماری هموفیلی در منزل امکان پذیر نیست و نیاز به مراقبت تخصصی پزشکی دارد. اما در منزل میتوان اقدامات زیر را انجام داد:
1. پیشگیری از خونریزیها:
– اجتناب از فعالیتهای پرخطر که میتواند منجر به خونریزی شود.
– استفاده از تجهیزات ایمن مانند کلاه ایمنی در فعالیتهای ورزشی.
– پرهیز از مصرف داروهای ضدانعقاد و آسپرین بدون تجویز پزشک.
2. مدیریت خونریزیها:
– در صورت بروز خونریزی، اعمال کمکهای اولیه مانند فشار بر محل خونریزی.
– استفاده از کمپرس سرد برای کاهش التهاب و خونریزی.
– آموزش اعضای خانواده برای کنترل خونریزیها در منزل.
3. پیگیری منظم درمان:
– همکاری با پزشک برای انجام معاینات و درمانهای مورد نیاز.
– استفاده منظم از داروهای تزریقی فاکتورهای انعقادی طبق دستور پزشک.
– پیگیری برنامه فیزیوتراپی برای حفظ عملکرد مفاصل.
4. ارتباط با مراکز درمانی:
– شناسایی مراکز درمانی تخصصی هموفیلی در منطقه.
– برقراری ارتباط مستمر با تیم درمان برای مدیریت بیماری.
در کل، کنترل و درمان هموفیلی نیازمند مراقبت مداوم پزشکی است. در منزل میتوان اقدامات پیشگیرانه و اولیه را انجام داد، اما برای درمان قطعی باید تحت مراقبت پزشکان متخصص قرار گرفت.
عوارض بیماری هموفیلی چیست؟
عوارض بیماری هموفیلی شامل موارد زیر است:
1. خونریزی داخلی در بیماران هموفیلی:
– خونریزی داخل مفصلی (همارتروز) که میتواند منجر به آرتروز و تخریب مفاصل شود.
– خونریزی داخل عضلانی که میتواند منجر به آسیب عصبی و عضلانی شود.
– خونریزی داخل جمجمه یا نخاع که میتواند تهدیدکننده حیات باشد.
2. خونریزی خارجی در بیماران هموفیلی:
– خونریزی از بینی، لثه، دستگاه گوارش و دستگاه ادراری-تناسلی.
– خونریزی پس از جراحی، دندانکشیدن یا آسیبهای فیزیکی.
3. عوارض طولانیمدت در بیماران هموفیلی:
– آرتروز مفاصل و محدودیت حرکتی
– آسیبهای عصبی ناشی از خونریزیهای داخل عضلانی
– افسردگی و اضطراب ناشی از محدودیتهای فیزیکی و اجتماعی
4. عوارض درمانی بیماران هموفیلی:
– ایجاد آنتیبادیهای مهارکننده فاکتورهای انعقادی
– عفونتهای ویروسی مانند هپاتیت و HIV ناشی از تزریق فرآوردههای خونی
مدیریت این عوارض نیازمند درمانهای دارویی، توانبخشی و حمایتهای روانی-اجتماعی است. پیگیری مستمر توسط تیم درمانی متخصص بسیار مهم است.
داروهای رایج در درمان هموفیلی
داروهای رایج در درمان هموفیلی شامل موارد زیر است:
1. عوامل انعقادی خون (Clotting Factor Concentrates):
– فاکتور VIII (فاکتور ضد هموفیلی A)
– فاکتور IX (فاکتور ضد هموفیلی B)
– فاکتور VIIa
این داروها به صورت تزریقی داده میشوند تا سطح فاکتورهای انعقادی را افزایش داده و خطر خونریزی را کاهش دهند. استفاده از این داروها میتواند برای درمان خونریزیهای حاد یا پیشگیری از خونریزیها باشد.
2. داروهای ضدفیبرینولیتیک:
– ترانکسامیک اسید
– ایامینوکاپروئیک اسید
این داروها به کاهش تجزیه لختههای خونی کمک میکنند و در درمان خونریزیهای خفیف تا متوسط مفید هستند.
3. داروهای دیگر:
– استروژنها و پروژسترونها
– داروهای ضدالتهاب غیراستروئیدی
این داروها برای کنترل عوارض و التهاب مفصلی ناشی از آن استفاده میشوند.
درمان این بیماری نیازمند مراقبت تخصصی پزشکی است و بدون نظر پزشک نباید از این داروها استفاده کرد. همچنین ممکن است در برخی موارد نیاز به داروهای دیگر یا درمانهای تکمیلی مانند فیزیوتراپی باشد.
طول عمر بیماران هموفیلی و امید به زندگی در آنها
طول عمر افراد مبتلا به هموفیلی به شدت بیماری و کیفیت مراقبتهای درمانی آنها بستگی دارد. در طی چند دهه گذشته، پیشرفت در درمان آن موجب بهبود چشمگیر در طول عمر این بیماران شده است:
1. قبل از 1960 میلادی:
– طول عمر بیماران شدید به طور متوسط کمتر از 10 سال بود.
– عمده علت مرگ، خونریزی داخلی و عفونتهای ناشی از آن بود.
2. دهههای 1960 تا 1980:
– با معرفی درمان جایگزینی فاکتورهای انعقادی، طول عمر بیماران افزایش یافت.
– متوسط طول عمر به 10 تا 40 سال رسید.
3. از دهه 1980 تا کنون:
– توسعه درمانهای جایگزینی و پیشگیری، و کاهش عوارض عفونی
– متوسط طول عمر به 60 تا 70 سال رسیده است.
– در موارد خفیف، طول عمر نزدیک به افراد عادی است.
عوامل کلیدی در بهبود طول عمر بیماران هموفیلی شامل:
– دسترسی به درمانهای جایگزینی فاکتورهای انعقادی
– پیشگیری و مدیریت عوارض مزمن مانند آرتروز
– کاهش خطر ابتلا به عفونتهای ویروسی مانند HIV و هپاتیت
– مراقبتهای تخصصی در مراکز درمان مورد نظر
بنابراین با پیشرفت درمان و افزایش دسترسی به خدمات مناسب، امید به زندگی بیماران به طور چشمگیری افزایش یافته است.
درمانهای جایگزینی فاکتورهای انعقادی برای بیماران هموفیلی
برای درمان بیماران هموفیلی، انواع مختلفی از درمانهای جایگزینی فاکتورهای انعقادی در دسترس است:
1. درمان با فاکتورهای انعقادی تزریقی:
– فاکتورهای VIII و IX خالص شده از پلاسمای انسانی
– فاکتورهای VIII و IX تولید شده با تکنولوژی رکوبینانت (mRNA یا تراریخت)
2. درمانهای نوین جایگزین فاکتورها:
– انتقال ژنی: تزریق ویروسهای حامل ژن فاکتور انعقادی به بیمار
– داروهای تحریک کننده ترشح فاکتور VIII درون زاد
– آنتیبادیهای بی خنثی کننده فاکتور VIII
– آنزیمهای شکستن پروتئینهای مهار کننده فاکتور VIII
3. درمانهای پیشگیرانه:
– تزریق مکرر فاکتورهای انعقادی برای پیشگیری از خونریزی
– استفاده از داروهای ضد فیبرینولیتیک برای کاهش خطر خونریزی
انتخاب نوع درمان بستگی به شدت این بیماری، وجود آنتیبادی های مهارکننده، سن و شرایط بالینی بیمار دارد. امروزه به کمک این روشهای درمانی، میزان امید به زندگی بیماران به طور چشمگیری افزایش یافته است.
مشاوره ژنتیک در تبریز انجام آزمایش هموفیلی 0414148 آزمایشگاه صدر


بدون دیدگاه