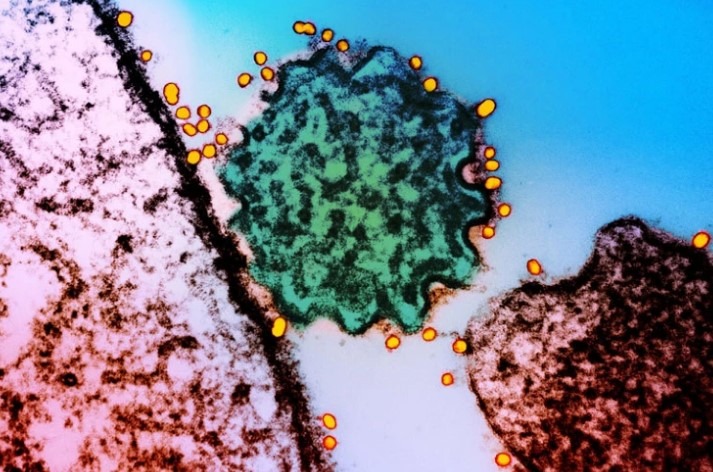
ویروس نیپا یک ویروس نادر اما جدی است که از طریق خفاش منتقل می شود و می تواند باعث تب، استفراغ و عفونت های تنفسی در انسان شود. موارد شدید می تواند شامل تشنج و آنسفالیت – التهاب مغز – و منجر به کما شود.
مقامات هندی برای جلوگیری از شیوع ویروس کشنده نیپا که دو نفر را در ایالت کرالا در جنوب این کشور کشته است، آزمایش دسته جمعی انجام داده اند.
مقامات روز پنجشنبه گفتند که تجمعات عمومی محدود شده و برخی از مدارس هفته گذشته تعطیل شدند. این چهارمین شیوع در منطقه از سال 2018 است.
به گفته سازمان بهداشت جهانی (WHO) میزان مرگ و میر این ویروس بین 40 تا 75 درصد است. هیچ واکسن شناخته شده ای ندارد و درمان معمول ارائه مراقبت های حمایتی است.
پذیرش و انجام تست کرونا توسط پرسنل خبره و تجهیزات روز

ویروس نیپا چیست؟
اولین شیوع نیپا در سال 1998 پس از شیوع ویروس در بین خوکداران در مالزی و سنگاپور ثبت شد. این ویروس به نام روستایی که در آن کشف شد نامگذاری شده است.
این بیماری می تواند انسان را مستقیماً از طریق تماس با مایعات بدن خفاش ها و خوک های آلوده شده آلوده کند و برخی موارد مستند از انتقال آن در بین انسان ها وجود دارد.
خفاش ها ناقل طبیعی ویروس هستند. جوآن مکدونالد، دانشیار مهندسی مولکولی در دانشگاه ساحل سانشاین، میگوید: «این خفاشهای میوهای که در بالای درختان نشستهاند حمل میشود». آنها می توانند ادرار کنند و میوه ها را آلوده کنند و وقتی مردم می خورند به ویروس مبتلا می شوند و سپس بیمار می شوند.
دانشمندان می ترسند یک سویه جهش یافته و بسیار قابل انتقال از خفاش ها پدیدار شود. نیپا توسط WHO به عنوان یکی از چندین بیماری که به دلیل پتانسیل ایجاد یک اپیدمی جهانی، در کنار ابولا، زیکا و کووید-19، مستحق تحقیقات اولویتدار است، فهرست شده است.
نیپا نوعی ویروس هنیپا است و مربوط به ویروس هندرا است که اولین بار در استرالیا کشف شد و باعث مرگ انسان و اسب شده است.
تاریخچه شیوع ویروس نیپا
اولین شیوع ویروس نیپا در سال 1998 نزدیک به 300 نفر را در مالزی آلوده کرد و بیش از 100 نفر را کشت و باعث شد یک میلیون خوک در تلاش برای مهار ویروس معدوم شود.این بیماری به سنگاپور نیز سرایت کرد و با 11 مورد و یک مورد مرگ در میان کارگران کشتارگاهی که با خوک های وارداتی از مالزی در تماس بودند.
از آن زمان، این بیماری عمدتاً در بنگلادش و هند ثبت شده است و هر دو کشور اولین شیوع خود را در سال 2001 گزارش کردند. بنگلادش در سال های اخیر بیشترین بار را متحمل شده است و از سال 2001 بیش از 100 نفر در اثر نیپا جان خود را از دست داده اند.
بر اساس داده های WHO، بیش از 600 مورد عفونت انسانی ویروس نیپا بین سال های 1998 تا 2015 گزارش شده است.
دو شیوع اولیه در هند بیش از 50 نفر را قبل از اینکه تحت کنترل قرار گیرند جان خود را از دست دادند.
ایالت جنوبی کرالا از ماه گذشته تاکنون دو مورد مرگ ناشی از نیپا و چهار مورد تایید شده دیگر را ثبت کرده است. این چهارمین شیوع ثبت شده نیپا در کرالا در پنج سال گذشته پس از موارد دیگر در سال های 2018، 2019 و 2021 است.این ایالت از طریق آزمایش های گسترده و ایزوله کردن شدید افرادی که با بیماران در تماس هستند، طی چند هفته موفق شده است تا شیوع های قبلی نیپا را از بین ببرد.
کاهش خطر تبدیل شدن ویروس نیپا به یک بیماری همه گیر
علاوه بر تشخیص بهتر، و درمانها و واکسنها، نظارت بسیار بهتری برای شناسایی و تأیید سریع موارد ذکر شدخ، انجام ردیابی تماس ها فیزیکی، بررسی حجمی بیماری در انسان ها و درک و آگاهی بهتر از نحوه میزبانی خفاشها با ویروس نیپا و آلوده کردن حیوانات دیگر مورد نیاز است. جوامع محلی باید از طریق افزایش آگاهی برای کاهش رفتارهای مخاطره آمیز که می تواند مردم را با منابع احتمالی عفونت در تماس باشند و برای اطمینان از اقدامات پیشگیری و کنترل عفونت در مراکز بهداشتی برای کاهش شیوع، درگیر شوند. نظارت بهتر بر منابع طبیعی، به ویژه جنگلها و مراتع نیز میتواند از افزایش این بیماری که توسط خفاش ها انجام میگیرد جلوگیری کند.
توصیه های سازمان بهداشت جهانی WHO در مورد ویروس نیپا
در حالی که هیچ واکسن یا درمان مجاز ویروس نیپا در دسترس نیست، آنتیبادیهای مونوکلونال تجربی برای درمان بیماری ویروس نیپا با نیت خیر خواهانه ساخته شدهاند.
در زیر توصیه های مهم سازمان بهداشت جهانی در مورد ویروس نیپا ذکر شده است که میبایست مورد توجه باشد.
- مدیریت و تمرکز بر ارائه اقدامات حمایتی به بیماران
- مراقبت های حمایتی ویژه برای بیمارانی که دارای عوارض شدید تنفسی و عصبی هستند.
- شواهدی از بیماری ویروس نیپا در میان گونههای مختلف حیوانات اهلی از جمله سگ، گربه، بز، گوسفند و اسب وجود دارد دقت های لازم انجام گیرد.
- پرهیز از قرار گرفتن در معرض خفاش ها و حیوانات بیمار
- پرهیز از مصرف میوه هایی که به طور جزئی توسط خفاش ها خورده یا آلموده میشوند
- اجتناب از نوشیدن شیره خرما/تادی/آب میوه خام از بیماری ویروس نیپا جلوگیری می شود.
- خطر عفونت و انتقال بینالمللی از طریق میوه یا محصولات میوه مانند شیره خرما/تادی/آب میوه خام آلوده به ادرار یا بزاق خفاشهای میوهای آلوده را میتوان با شستن کامل و کندن پوست آنها قبل از مصرف، پیشگیری کرد.
- در محیط های مراقبت های بهداشتی، کارکنان باید به طور مداوم اقدامات استاندارد پیشگیری و کنترل عفونت را هنگام مراقبت از بیماران برای جلوگیری از عفونت های بیمارستانی اجرا کنند.
- کارکنان مراقبت های بهداشتی که از بیمار مشکوک به بیماری ویروس نیپا مراقبت می کنند، باید فوراً با کارشناسان محلی و ملی برای راهنمایی و هماهنگی برای انجام آزمایش های آزمایشگاهی تماس بگیرند.
- مهدوم کردن استاندار تجهیزات استفاده شده برای برای بیمار مشکوک بیماری ویروس نیپا الزامی است.
- WHO بر اساس اطلاعات فعلی مربوط به این رویداد، از اعمال هرگونه محدودیت مسافرتی یا تجاری در هند توصیه می شود.
بااین حال توصیه میشود در جهت حفظ سلامت خود و خانواده و همچنین جامعه موارد ذکر شده را رعایت فرموده و با تشخیص کوچکترین علایم مربوطه اقدام به مراجعه به پزشک و انجام آزمایش در یک آزمایشگاه تشخیص طبی مجهز فرمایید.


بدون دیدگاه